2 stopień gonartrozy stawu kolanowego może nie tylko zmniejszyć aktywność motoryczną pacjenta, ale także ogólnie pogorszyć jego jakość życia. Przyczyną może być nie tylko ból i niemożność ćwiczeń, które do niedawna wydawały się nieistotne.
Porównując zmiany, które zaszły między początkowym etapem choroby a jej drugim etapem, człowiek zaczyna rozumieć: bez odpowiedniego leczenia sytuacja tylko się pogorszy.
Przyczyny choroby
Najczęściej przyczyną przejścia choroby do stadium 2 jest nieodpowiedzialne podejście do leczenia i niestosowanie się do zaleceń lekarza dotyczących aktywności fizycznej i zmiany stylu życia.
W stawie już dotkniętym chorobą krążenie krwi i procesy metaboliczne są spowolnione do tego stopnia, że tkanki nie są w stanie bez pomocy z zewnątrz otrzymywać substancji odżywczych i tlenu. W przypadku odmowy leczenia lub odroczenia go „na później” następuje przyspieszenie procesów destrukcyjnych w stawie, aw konsekwencji przemiana choroby z łagodnego stadium w cięższy.
Objawy
Etap 2 gonartrozy kolana charakteryzuje się następującymi objawami:
- zwiększony ból: napady bólu nabierają pewnej regularności (po nocnym śnie, dłuższym okresie odpoczynku, wysiłku fizycznym);
- sztywność stawów, zwykle rano, ustępująca po krótkim spacerze;
- staw kolanowy powiększa się, jego ulga zostaje wygładzona - nie są już widoczne żadne fizjologiczne wybrzuszenia i wgłębienia na stawie. W pozycji stojącej może to wyglądać jak skóra „wisząca” nad rzepką. W pozycji kucznej staje się oczywiste, że jedno kolano (dotknięte gonartrozą) jest znacznie większe niż drugie, zdrowe i ma kulisty kształt;
- podczas poruszania się w kolanie słychać charakterystyczny trzask;
- ruchy zginające i prostujące stawu są mocno ograniczone.
Osoby z gonartrozą 2. stopnia rzadko są w stanie obejść się bez środków przeciwbólowych, ponieważ ból kolana zaczyna przeszkadzać nawet w okresach odpoczynku. Wynika to z kolczastych narośli na tkankach kostnych stawu, które podrażniają i uszkadzają wszystkie struktury kolana.
Jak lekarz stawia tę diagnozę
W większości przypadków u pacjenta skarżącego się na pogarszający się stan zdrowia zdiagnozowano już gonartrozę, a lekarz prowadzący może zlecić badanie rentgenowskie w celu oceny zmian w stawie.
Jeśli lekarz ma powody, by podejrzewać, że inne choroby są związane z gonartrozą, można zalecić TK, MRI i laboratoryjne badania krwi. Jest to konieczne, aby wykluczyć infekcje, które mogą przenikać do stawu przez krwiobieg oraz skomplikowany przebieg gonartrozy z uszkodzeniem tkanek miękkich.
Powikłania choroby
W przypadku braku leczenia lub niewystarczająco odpowiedzialnego stosunku do niego, gonartroza stopnia 2 może szybko pokonać ostatni „etap” i przejść do etapu końcowego, w którym ból staje się stałym towarzyszem, a stawy ulegają nieodwracalnym zmianom i deformacjom.
Ponadto osłabione tkanki stawów stają się podatne na infekcje, a każda wirusowa lub bakteryjna choroba ogólnoustrojowa może powodować poważne komplikacje podczas gonartrozy. Najczęstszą, ale nie mniej niebezpieczną, jest infekcja jamy stawowej z tworzeniem ropnej treści, która może rozprzestrzeniać się na tkanki miękkie - mięśnie, skórę.
Leczenie
W leczeniu gonartrozy stopnia 2 skupia się na łagodzeniu bólu, spowolnieniu lub całkowitym zatrzymaniu procesu zwyrodnieniowego w stawie, zapobieganiu powikłaniom i poprawie ruchomości kolana.
Leki
Leki stosowane w leczeniu gonartrozy II stopnia dzielą się na następujące grupy:
- Leki przeciwzapalne.Należą do nich najnowszej generacji niesteroidowe leki przeciwzapalne (NLPZ), które eliminują proces zapalny w stawie iw efekcie zmniejszają ból.
- Chondroprotectors.Ta grupa leków pomaga chronić tkankę chrzęstną przed dalszym niszczeniem i wzmacnia procesy regeneracji w nich.
- Preparaty kwasu hialuronowego, które są analogami naturalnego smarowania wewnętrznej powierzchni stawu. Zmniejszając tarcie w stawie kolanowym, leki te zapobiegają dalszemu zużyciu chrząstki. W niektórych przypadkach wskazane są dostawowe wstrzyknięcia kwasu hialuronowego (na przykład przy bardzo słabym krążeniu krwi w stawie, co zapobiega przedostawaniu się innych postaci leku do dotkniętych tkanek).
- Pomoc.Są to preparaty witaminowe, immunostymulanty, bioaktywne ekstrakty z roślin (aloes, jeżówka itp. ), które mają na celu poprawę krążenia krwi w tkankach stawowych, a tym samym przyspieszenie procesów metabolicznych w nich.
Fizjoterapia, masaż, terapia ruchowa
Takie metody leczenia jak fizjoterapia, masaż i terapia ruchowa mogą być uznane za pomocnicze w leczeniu II stopnia gonartrozy stawu kolanowego i rzadko są stosowane jako samodzielne metody leczenia.
Fizjoterapia (UHF, fonoforeza, terapia ultradźwiękami, magnetoterapia) służy poprawie ukrwienia stawu oraz pobudzeniu w nim procesów regeneracyjnych.
Jednym z najskuteczniejszych zabiegów fizjoterapeutycznych w leczeniu artrozy jest laseroterapia MLS z możliwością regulacji mocy promieniowania laserowego. Terapia wykorzystuje stałe i pulsujące długości fal, dzięki czemu uzyskuje się głęboką penetrację tkanek i wyraźny efekt kliniczny. Laser MLS leczy wszystkie choroby stawów, osteochondrozę, przepukliny i inne schorzenia narządu ruchu.
Masaż zaleca się wykonywać w cyklach 10-15 sesji, jedną sesję dziennie lub co drugi dzień. Masaż, poprawiający ukrwienie stawu, normalizuje w nim procesy metaboliczne oraz zapewnia skuteczniejsze działanie leków na dotknięte chorobą tkanki.
W diagnostyce artrozy stawu kolanowego II stopnia często przepisuje się masaże z użyciem leków (chondroprotektorów, maści przeciwzapalnych lub drażniących, schładzających i znieczulających środków zewnętrznych). czynniki.
Kompleks ćwiczeń fizjoterapeutycznych przypisywany jest lekarzom prowadzącym po ocenie skuteczności leczenia farmakologicznego i dobierany jest z uwzględnieniem indywidualnych cech przebiegu choroby oraz ogólnego stanu zdrowia pacjenta.
Korekta stylu życia
Korekta stylu życia to jeden z najważniejszych warunków skutecznego leczenia. W przypadku gonartrozy drugiego stopnia musisz przestrzegać następujących zasad:
- Zmniejszenie obciążenia chorego stawu.W tym celu stosuje się laski ortopedyczne, które pozwalają rozłożyć obciążenie podczas ruchu w taki sposób, aby staw kolanowy był minimalnie zajęty. Ważne jest, aby wybrać odpowiednią laskę do swojego wzrostu - w pozycji stojącej powinna znajdować się od nadgarstka do podłogi.
- Dieta.W przypadku tej choroby zaleca się ograniczenie spożycia żywności zawierającej białko zwierzęce (jajka, mięso, ryby, mleko pełne), węglowodany (wypieki, słodycze) oraz wszelkich potraw i napojów zawierających syntetyczne aromaty, słodziki, konserwanty.
- Utrata masy ciała.Otyłość jest jednym z czynników ryzyka, który zwiększa prawdopodobieństwo wystąpienia zaburzeń metabolicznych we wszystkich tkankach, w tym w tkankach stawów. Ponadto nadwaga jest niepotrzebnym obciążeniem dla stawów.
Leczenie chirurgiczne
Leczenie chirurgiczne można podzielić na dwa rodzaje: artroskopię i endoprotezę.
Każda operacja ma własną listę wskazań, dla których interwencja będzie najbardziej skuteczna.
Artroskopia
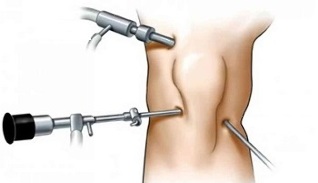
Artroskopia to mało traumatyczna metoda chirurgiczna, w której operację przeprowadza się przy użyciu miniaturowych urządzeń oświetleniowych, chirurgicznych i wideo wprowadzanych do jamy stawu przez małe nakłucia.
Czytanie:
- obecność nowotworów kości (osteofitów), które utrudniają ruchomość stawów;
- deformacje tkanek stawowych, które można skorygować bez interwencji chirurgicznej na dużą skalę;
- potrzebę wykonania chondroplastyki, która może znacznie spowolnić postęp choroby i przywrócić ruchomość stawu.
Przeciwwskazaniem do artroskopii są ostre choroby zakaźne, zaburzenia krzepnięcia krwi oraz niewielki zakres ruchu w stawie - brak możliwości pełnego wyprostowania lub zgięcia stawu nie pozwala chirurgowi na wykonanie niezbędnych manipulacji.
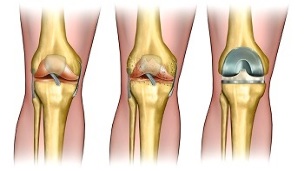
Endoprotetyka
Endoprotetyka - wymiana stawu kolanowego na sztuczny, wykonany z wytrzymałego i hipoalergicznego materiału o identycznej budowie z naturalnymi tkankami kostnymi.
Z czasem proteza przejmuje wszystkie funkcje „rodzimego” stawu i umożliwia powrót do normalnego życia.
Czytanie:
- brak efektu po długim okresie leczenia zachowawczego;
- szybki postęp choroby;
- zmiany w stawie znacząco zaburzają aktywność ruchową pacjenta, powodują silny i częsty ból i / lub stwarzają ryzyko niepełnosprawności.
Wśród bezwzględnych przeciwwskazań są tylko choroby ogólnoustrojowe, które uniemożliwiają jakiekolwiek zabiegi chirurgiczne.
Lekarz prowadzący rozważa ryzyko i korzyści wynikające z leczenia operacyjnego i na podstawie wyciągniętych wniosków podejmuje decyzję o konieczności operacji lub kontynuacji leczenia zachowawczego.

















































